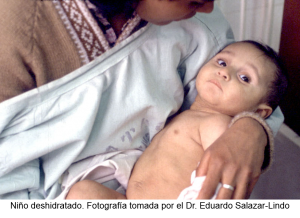
 Qué es la deshidratación
Qué es la deshidratación
La deshidratación es la pérdida rápida de volumen corporal (principalmente agua corporal) que sobreviene por un balance negativo entre ingresos (ingesta de agua y/o alimentos) y pérdidas (heces, orina, vómitos), que ocurre en un periodo de tiempo relativamente corto y se refleja en pérdida de peso. La causa más común de deshidratación es la gastroenteritis aguda, una enfermedad infecciosa que se manifiesta con vómitos y diarreas, que ocurre a toda edad pero es particularmente común durante la infancia. La consecuencia más importante de la deshidratación es la disminución del volumen circulante de sangre (disminuye el agua y consecuentemente los componentes celulares y proteínas se concentran). Para compensar el menor volumen circulante, el corazón aumenta su ritmo (taquicardia) y el riñón produce menos orina, aumentando la densidad de la orina y disminuyendo la eliminación de los ácidos que son sub-productos del metabolismo. La deshidratación aumenta la sed y la persona afectada siente la boca seca y trata de tomar más líquidos (los niños pequeños, que no hablan, lo que hacen es llorar y se tornan irritables). La elasticidad de la piel disminuye y la piel se arruga; los ojos producen menos lágrimas y se hunden porque disminuye la cantidad de agua en el espacio retro ocular. El menor volumen circulante implica una llegada de menor cantidad de oxígeno a los tejidos aumentando la producción de ácidos. Por último, se depleta la cantidad de potasio del cuerpo porque esta sustancia se pierde en cantidades importantes en cada diarrea. El cuerpo trata de compensar esta pérdida de potasio movilizando el potasio del interior de las células. En buena cuenta, lo que la deshidratación produce es disminución del volumen circulante, acidosis y depleción de potasio. Si este desarreglo no se corrige, se produce rápidamente colapso de la circulación, compromiso del estado de conciencia (obnubilación, somnolencia), injuria renal, isquemia intestinal y finalmente falla cardiaca.
Es difícil el diagnóstico?
A primera vista no pareciera que el reconocimiento de la deshidratación y la estimación de su intensidad fuera un problema médico difícil. Las manifestaciones clínicas de la pérdida de volumen son exuberantes y se presentan en proporción a la intensidad de las pérdidas. Sin embargo, en la práctica es común que los médicos tengan dificultad para decidir si un paciente está o no deshidratado y si lo está, definir si la deshidratación es grave o no. El tratamiento a elegir difiere sustancialmente si hay o no deshidratación y si hay o no deshidratación grave. A qué se debe esta dificultad?: 1) A que los signos clínicos de deshidratación no son específicos y 2) al carácter subjetivo de la evaluación – al final de cuentas, el diagnóstico depende del examinador, su acuciosidad, su experiencia, su rigor metodológico, su amplitud de criterio y, inevitablemente, su estado de ánimo especialmente respecto a las implicaciones de su decisión.
Qué aconseja la Organización Mundial de la Salud?
Los libros de texto de medicina clásicos clasifican la deshidratación en leve, moderada, grave y muy grave, según la intensidad de los síntomas, asumiendo que todos los pacientes tienen algún grado de deshidratación. Para simplificar el proceso diagnóstico, la Organización Mundial de la Salud ahora propone que se evalúen sólo cuatro signos clínicos: 1) El estado general, 2) la posición de los ojos en relación a las órbitas, 3) la intensidad de la sed y 4) la presencia y duración del llamado signo de pliegue (que explora la turgencia de la piel). La exploración combinada de estos signos debe permitir clasificar el estado de hidratación en tres posible niveles: 1) Sin signos de deshidratación, 2) algún grado de deshidratación y 3) deshidratación grave (tabla) (ref).
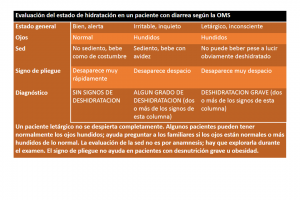 Si el diagnóstico es que no hay signos deshidratación el tratamiento consistirá puramente en prevenir la deshidratación (el llamado Plan A). Si el diagnóstico es “algún grado de deshidratación” se le proporcionará al paciente un volumen suficiente de suero de rehidratación oral en el tiempo más corto posible (generalmente, 100 ml/kg de peso corporal en 4 horas) (Plan B). Si la deshidratación es grave deberá actuarse de inmediato administrando una solución rehidratante intravenosa (100 ml/kg de peso corporal en 3 horas) (Plan C). En mi experiencia personal encuentro esta tabla muy fácil de aplicar y muy útil para el diagnóstico y la decisión terapéutica.
Si el diagnóstico es que no hay signos deshidratación el tratamiento consistirá puramente en prevenir la deshidratación (el llamado Plan A). Si el diagnóstico es “algún grado de deshidratación” se le proporcionará al paciente un volumen suficiente de suero de rehidratación oral en el tiempo más corto posible (generalmente, 100 ml/kg de peso corporal en 4 horas) (Plan B). Si la deshidratación es grave deberá actuarse de inmediato administrando una solución rehidratante intravenosa (100 ml/kg de peso corporal en 3 horas) (Plan C). En mi experiencia personal encuentro esta tabla muy fácil de aplicar y muy útil para el diagnóstico y la decisión terapéutica.
Las evidencias
La guía de la OMS para el manejo de la deshidratación, especialmente en su versión inicial (publicada en la década de los 80s) y los refinamientos que se hicieron posteriormente, se elaboró en base a opinión de expertos – no fue una guía basada en evidencias. Sin embargo, estudios clínicos controlados que se hicieron a posteriori confirmaron la validez de esta guía. Se validaron los signos clínicos individualmente (ref) (ref) y la combinación de signos (ref). Más recientemente, esta guía clínica para evaluar la deshidratación se ha utilizado como patrón de referencia para estimar el valor diagnóstico de algunas pruebas de laboratorio como la medición del agua plasmática (ref), los niveles séricos de urea y bicarbonato (ref), el nivel sérico de cuerpos cetónicos (ref) y los niveles plasmáticos y urinarios de lipocalina, un biomarcador de injuria renal (ref). Esta guía de la OMS es ahora el estándar de referencia universal.
En resumen
El método propuesto por la OMS para valorar el grado de deshidratación en base a sus manifestaciones clínicas más saltantes es una herramienta muy útil que los médicos y otros profesionales de la salud deberían utilizar cuando están atendiendo un paciente con pérdidas gastrointestinales. Es un método fácil de aplicar, no requiere de instrumentos ni pruebas de laboratorio, es reproducible de un observador a otro y es muy práctico para tomar las decisiones terapéuticas más adecuadas.
