Hay algún ruido en la naturaleza más angustiante, desconcertante y abrumador que el sonido de un niño pequeño que llora, a gritos, frenética, incesantemente?
En resumen:
- El término cólico infantil se usa en medicina para referirse a una condición caracterizada por episodios repetidos de llanto intenso, prolongado e inconsolable, que ocurre dentro de los primeros tres meses de vida.
- No se conoce la causa de esta condición y el nombre “cólico” es inapropiado.
- Hay algunas evidencias que sugieren que el cólico infantil es en realidad una forma de migraña; esto probablemente sea cierto para un sub-grupo de casos pero no para todos.
- Varios ensayos clínicos han mostrado que L. reuterii, una bacteria con propiedades probióticas, puede aliviar esta condición aunque su efecto es palpable sólo después de 3 semanas de uso continuo.
- Igualmente, otros ensayos clínicos han mostrado que el hinojo en solución puede reducir la intensidad y duración de los episodios de llanto pero su efecto se nota recién a los 7 días de administración continua.
- La persistencia de ciertos reflejos intrauterinos, que normalmente desaparecen en forma progresiva durante los primeros tres meses después del nacimiento, llamada así la teoría del cuarto trimestre, es una explicación interesante del origen de esta condición.
El problema
Son las 6:30 de la tarde de un viernes, es el último paciente de un día largo en el consultorio. En realidad, el último presencial es regularmente a las 6 de la tarde (después vienen los “no presenciales” que son todas las llamadas o mensajes del día, pendientes de responder). La encargada de las citas me explica que los padres de esta paciente le pidieron que los atendiéramos hoy día y no la próxima semana porque ya no podían más con su bebe. Llegaron media hora antes; viven al otro lado de la ciudad y no querían perder la cita por llegar tarde. Ingresan al consultorio con la paciente en los brazos del papá, dormida. Es una nena muy linda de 2 meses de edad, que luce saludable, tranquila e inocente. En contraste, en el rostro de los padres había esa expresión inconfundible de fatiga, arrebato y frustración. Empieza el interrogatorio, los padres responden mis preguntas desordenadamente, interrumpiéndose (y rectificándose) uno a otro, en cierto modo evasivamente, con ese gesto de “tantas preguntas…por qué no nos dices de una vez qué hacer”. El papá, con la bebe todavía en sus brazos, un poco más tranquilo que la mamá. De pronto, empieza la coreografía: la niña se mueve inquieta, agita los brazos, gira la cabeza, empieza a gemir, su rostro se torna rosado, luego rojo, llora, grita, cada vez más fuerte y se mueve frenéticamente. Todo esto en apenas unos segundos. El padre se pone irritable, no sabe qué hacer, entrega a la niña a su esposa, se para y dice, “esto es exactamente por lo que hemos venido”.
Un nombre inapropiado
Hay enfermedades a las que se les puede dar un nombre apropiado, de las que su causa o mecanismos se conocen o entienden y para las que hay tratamiento efectivo, sea para aliviar los síntomas o curar la enfermedad. El cólico infantil es una enfermedad que tiene un nombre equivocado, no se sabe qué lo produce y lo único que se puede hacer realmente es…casi nada, literalmente convivir con ella (si se puede llamar a eso vivir), esperando que un buen día desaparezca. El (mal llamado) cólico infantil es un trastorno descrito desde la antigüedad y sus causas y tratamiento siguen eludiendo las mentes más brillantes de la medicina. Se vislumbra alguna luz de esperanza últimamente?
Hay algo nuevo?
Desde que Harvey Karp publicara el año 2002 la primera edición de su libro The Happiest Baby on the Block The New Way to Calm Crying and Help Your Newborn Baby Sleep Longer (Penguin Random House, LLC, New York, 2002), que cambió un poco el paradigma de la crianza disciplinaria por una crianza más condescendiente, hasta el 2016 en el que se han publicado un par de meta análisis -un procedimiento estadístico en el que se combinan los resultados de varios estudios separados pero similares en sus propósitos y diseño experimental- sobre el tratamiento del cólico infantil y otro par de artículos que exploran las nuevas teorías sobre su origen, algo mejor se puede ofrecer a estos niños y sus padres para sobrevivir y salir adelante durante los 3 meses que suele durar esta condición.
Definición
El término cólico infantil se emplea en pediatría para referirse a una condición que se caracteriza por episodios de llanto inconsolable que duran 3 horas o más por día, ocurren por lo menos 3 veces por semana, durante al menos las últimas 3 semanas. Es la famosa regla de los tres, popularizada por el Dr. Morris A. Wessel en 1954 cuando publicó su artículo Paroxysmal fussing in infancy, sometimes called colic en la revista Pediatrics (más recientemente, el consenso Roma IV ha reducido a 1 semana el tercer criterio). Típicamente, el cólico infantil comienza a las 2 semanas de edad, hace pico a las 6 semanas, luego decrece en intensidad y se resuelve al llegar los 4 meses de edad, en la mayoría de casos. Aunque puede ocurrir en cualquier momento del día, los episodios de llanto e irritabilidad se presentan generalmente al final del día. Como el mismo Dr. Wessel dijo alguna vez en una entrevista cuando le preguntaron por qué creía que estos paroxismos ocurren más al anochecer: “Muchos de nosotros estamos más irritables al final del día…por eso se ha inventado la hora del coctel”.
Cólico de gases?
No hay evidencias de que el cólico infantil sea realmente “cólico”, en el sentido de dolor abdominal por retortijones o distensión del intestino por gases. Muchos asumen que es cólico porque durante los paroxismos de llanto el bebé pone una expresión facial de dolor, flexiona los muslos hacia el abdomen y elimina gases. Algunos bebés se calman completamente después de expulsar gases y seguramente este episodio se trata verdaderamente de un legítimo cólico de gases. Los bebés con cólico infantil, sin embargo, expulsan gases, y bastante, pero no cesan de llorar o lloran aún con mayor intensidad. Un ensayo clínico en lactantes con cólico infantil (según la definición de Wessel) que fueron asignados en forma aleatoria a recibir uno de dos posibles tratamientos, simeticona, un tratamiento popular para aliviar los gases intestinales, o placebo, una sustancia inerte que carece de efectos farmacológicos, no mostró diferencia en la duración o intensidad del llanto cuando se compararon ambos grupos.
Alergia?
Naturalmente, cuando se piensa en “cólico” uno presume que algo en la alimentación del bebé es la causa y si el alimento principal es leche materna, el tormento se traslada a la mamá porque le piden que deje de comer esto o lo otro y como las crisis de llanto continúan la mamá termina con una lista muy corta de las pocas cosas que puede comer. Y si el bebé recibe fórmula, empieza una cadena larga de cambios de fórmula y la familia termina con una colección de latas de fórmula parcialmente usadas y las crisis de llanto sin solución. Es posible que algunos bebés estén irritables y lloren excesivamente porque han desarrollado una intolerancia alimentaria. Si se sospecha en esto, se puede llevar adelante una prueba de eliminación poniendo a la mamá en una dieta libre de proteína de leche de vaca o cambiando a una fórmula sin proteína de leche de vaca para aquellos que reciben fórmula. Si la intolerancia alimentaria fuera la causa uno debe ver una diferencia notable en las siguientes 72 horas de hacer estos cambios en la alimentación. Si esto no ocurre y los episodios de llanto inconsolable se repiten se debe concluir que no hay intolerancia alimentaria siendo innecesario continuar con estas restricciones dietéticas.
Migraña abdominal
Hay algunas evidencias que sustentan la teoría del cólico infantil como una forma de migraña. Es decir, su origen tendría más que ver con el sistema nervioso que con el aparato digestivo. Características como el llanto en forma de picos, el ritmo circadiano del llanto (que ocurre a intervalos regulares de tiempo) y el que estos bebés no se calmen con estímulos sensoriales ordinarios reflejan, para algunos especialistas, una alteración en el funcionamiento del sistema nervioso central más que en el funcionamiento del intestino. La migraña es un desorden genético; es posible que los niños genéticamente migrañosos expresen sus genes de migraña de una manera en la infancia (cólico infantil) y de otra (cefalea migrañosa) cuando son más grandes. Qué evidencias soportan esta teoría?
- Varios estudios caso-control -un tipo de estudio epidemiológico retrospectivo que compara un grupo de sujetos que tienen la enfermedad, los casos, con otro que no los tienen, los controles, para evaluar si hay alguna asociación entre un hecho que ocurrió en el pasado y la enfermedad actual- han mostrado una asociación entre cólico infantil en la infancia y cefalea migrañosa años después.
- La posibilidad de una madre con cefalea migrañosa de tener un bebé con cólico infantil es dos veces mayor que la de una madre sin historia de migraña.
- En un estudio de meta análisis se encontró que la chance de tener migraña en la niñez o adolescencia fue 5 a 6 veces mayor (OR 5.6 [95% CI 3.3-9.5]) en aquellos que tuvieron cólico infantil en el pasado.
- En un estudio prospectivo de cohorte -un tipo de estudio epidemiológico en el que se sigue a un grupo de personas en forma longitudinal por un tiempo determinado-, un bebé que hizo cólico infantil tiene un riesgo 2 a 3 veces mayor (RR 2.7 [95% CI 1.5-4.7]) de desarrollar migraña a los 18 años de edad. Interesantemente, este riesgo fue más notorio para migraña sin aura que para migraña con aura (diferentes genes?).
Es posible entonces que algunos bebés con cólico infantil estén haciendo en realidad una forma de migraña y podrían beneficiarse de un tratamiento analgésico. No hay modo de saber a priori si el llanto es por un ataque de migraña o no y los reportes de algunos casos que mejoran con la administración de algún analgésico son a lo sumo anecdóticos. Se puede hacer el intento de dar un analgésico en un caso nuevo pero si no hay buena respuesta no es sensato administrar analgésicos en todos los episodios.
Probióticos?
Tienen algún rol los probióticos en el manejo del cólico infantil? En teoría, el cerebro y el intestino están en comunicación permanente y la microbiota intestinal -el conjunto de bacterias que colonizan el intestino grueso en todas las personas normales y que hasta hace poco se le llamaba simplemente flora intestinal- parece jugar un rol crítico en esta interacción. La microbiota intestinal puede modular la respuesta sensorial al dolor y algunos probióticos pueden inhibir la hipersensibilidad y quizás la permeabilidad intestinal (el intestino normalmente es impermeable). Una microbiota intestinal aberrante (nivel bajo de lactobacilos y elevado de coliformes) en los primeros meses de vida puede jugar un rol importante en la génesis de las alteraciones funcionales gastrointestinales relacionadas al estrés. Se han hecho varios ensayos clínicos que muestran que el consumo de Lactobacillus reuterii, una bacteria gram-positiva que habita en forma natural en la microbiota de algunos mamíferos y pájaros y que tiene propiedades probióticas -que proveen algún beneficio para la salud cuando se ingieren por vía oral- puede reducir significativamente la duración y la intensidad del llanto en el cólico infantil. Este efecto, sin embargo, se evidencia recién a los 21 días de tratamiento. Dado este efecto retardado, el tratamiento con este probiótico tendría que iniciarse apenas se sospecha la enfermedad y evaluar su beneficio a las tres semanas. Si no hay beneficio visible no tiene sentido continuar administrándolo.
Hinojo
Hay suplementos líquidos relativamente populares en Europa y Norteamérica que se expenden sin receta médica para el tratamiento casero del cólico infantil. Estos productos contienen extractos de hierbas y otros vegetales como hinojo, jenjibre-kyon, manzanilla, cardamon, regaliz o palo dulce, canela, clavo de olor, eneldo, pimienta y bálsamo de limón, en una solución de bicarbonato de sodio. Se comercializan con diferentes nombres pero el más conocido es de la marca Gripe Water®, cuya formulación original se hizo hace 140 años y se mantiene prácticamente intacta hasta ahora. El hinojo es al parecer el ingrediente más importante de este tipo de preparados. Se han hecho algunos ensayos clínicos controlados para evaluar la eficacia clinica del hinojo en el cólico infantil. Un meta análisis de varios de estos estudios muestra que el hinojo puede reducir significativamente la duración e intensidad del llanto, aunque este efecto se hace evidente recién a los 7 días de tratamiento.
La teoría del cuarto trimestre
En su libro citado más arriba, el Dr. Harvey Karp, un pediatra norteamericano conocido más entre los padres que entre los médicos (porque no tiene casi publicaciones en las revistas médicas científicas pero sí libros que son muy leídos por los padres), explica su teoría del cuarto trimestre y el destino del reflejo de calma, como origen del cólico infantil. Karp sostiene que el ser humano nace cuando, por el tamaño de la cabeza, todavía es posible nacer pero sin haber completado su maduración. Esta inmadurez se compensa después del nacimiento mediante la persistencia de ciertos reflejos que son útiles mientras uno está en el útero, confinado a un espacio pequeño, con los brazos y piernas recogidos, en constante movimiento de balanceo en un medio líquido, percibiendo como sonidos habituales, el murmullo que hace la sangre que llega a la placenta y los latidos del corazón de la mamá y con el dedo pulgar cerca de la boca, listo para introducirlo y succionar cuando está ansioso. Al nacer todo este ambiente cambia súbita y completamente y el recién nacido tiene que adaptarse. Según Karp, aquellos que mantienen lo que él llama el reflejo de calma se adaptan rápidamente a las nuevas condiciones de vida y su rutina consiste en comer y dormir y, mas adelante, mirar y sonreir. Otros, pierden parcialmente este reflejo de calma y les cuesta adaptarse y por unos días tienen periodos de intranquilidad, irritabilidad y llanto pero luego consiguen sosegarse. Los que pierden del todo este reflejo de calma o no lo pueden recuperar son los que desarrollan el cólico infantil. Visto así, el cólico infantil sería la expresión clínica extrema de esta incapacidad de adaptarse a las condiciones de vida después del nacimiento. Esta incapacidad es temporal y se corrige en los primeros tres meses de vida. Es una teoría interesante pero es solo eso, una teoría que no ha sido probada aún y quizá nunca lo sea.
Las 5S
No es medicina basada en evidencias pero tiene sentido. En consonancia con su teoría, Karp propone las llamadas 5 S, como solución para él bebe menor de 3 meses que llora inconsolablemente. Son 5 actividades que los padres pueden hacer para calmar a su bebé:
- Envolver sus brazos y piernas (Swadling)
- Colocarlo sobre el brazo de uno, de costado, boca abajo (Side/stomach position)
- Susurrarle, imitando el sonido de la sangre en la placenta (Shushing)
- Mecerlo, con movimientos amplios (Swinging)
- Darle un chupón para que succione (Sucking)
Si estas 5 actividades dan resultado o no, es algo que los padres tendrán que averiguarlo. No es posible predecir si dará resultado o no pero no es infrecuente entre mis pacientes con este problema que refieren que esto les ayudó. Lo cierto es que a medida que pasan los días, de una semana a otra, los episodios de llanto inconsolable son menos frecuentes, posiblemente más por su propia naturaleza que por alguna de las 5S.
Epílogo
Si se toma en cuenta la definición de Wessel (modificada por el consenso Roma IV), el cólico infantil no es tan frecuente como las otras causas de llanto en un bebe pequeño. Un bebe puede llorar por diferentes motivos y el rol de los padres es descubrir qué lo está molestando: puede ser porque hace frío o calor, el pañal está mojado o sucio, hay exceso de ruido (o exceso de silencio?), hambre, sueño, ganas de contacto físico o alguna otra cosa remediable. El rol del médico frente a un bebé que llora inconsolablemente es descartar cualquier causa física (infección, invaginación intestinal, impactación fecal, esofagitis erosiva, alergia a la proteína de leche de vaca, fisura rectal, abrasión corneal, fractura ósea, hematoma subdural, malformación de Arnold-Chiari tipo 1, entre otras). En ausencia de alguna causa fìsica, los padres de un bebé con este, asi llamado, cólico infantil son los que más ayudan necesitan y se lo van a pedir al pediatra.
 Este es Harvey Karper a quien cito en este artículo. Dicen que es pediatra de los hijos de Michelle Pfeiffer, Pierce Brosnan y Madonna – díganme si no se parece a nuestro Julio Tresierra (en la pepa, no necesariamente en los pacientes que ve).
Este es Harvey Karper a quien cito en este artículo. Dicen que es pediatra de los hijos de Michelle Pfeiffer, Pierce Brosnan y Madonna – díganme si no se parece a nuestro Julio Tresierra (en la pepa, no necesariamente en los pacientes que ve).
REFERENCIAS
Benninga MA, Nurko S, Faure C, Hyman PE, St James Roberts I, Schechter NL. Childhood Functional Gastrointestinal Disorders: Neonate/Toddler. Gastroenterology 2016; 150: 1443-55
Wessel MA, Cobb JC, Jackson EB, Harris GS Jr, Detwiler AC. Paroxysmal fussing in infancy, sometimes called colic. Pediatrics 1954;14:421-35
Illingworth RS. Three-months’ colic. Arch Dis Child 1954;29:165-74
Talvik I, Alexander RC, Talvik T: Shaken baby syndrome and a baby’s cry. Acta Paediatr 2008; 97:782-785
Reijneveld SA, van der Wal MF, Brugman E, et al: Infant crying and abuse. Lancet 2004; 364:1340-1342
Amy A. Gelfand. Infant Colic. Semin Pediatr Neurol 10.1016/j.spen.2015.08.003
Metcalf TJ, Irons TG, Sher LD, Young PC: Simethicone in the treatment of infant colic: a randomized, placebo-controlled, multicenter trial. Pediatrics 1994; 94:29-34
Gelfand AA, Goadsby PJ, Allen IE. The relationship between migraine and infant colic: a systematic review and meta-analysis. Cephalalgia. 2015; 35:63-72
Sillanpää M, Saarinen M. Infantile colic associated with childhood migraine: A prospective cohort study. Cephalalgia. 2015; 35:1246-51
Di Lorenzo C. Other functional gastrointestinal disorders in infants and young children. J Pediatr Gastroenterol Nutr. 2013; 57(Suppl 1):S36-S38
Indrio F, Riezzo G, Di Mauro A, et al. Gut motility alterations in neonates and young infants: relation to colic? J Pediatr Gastroenterol Nutr 2013;57(Suppl 1):S9-S11
Heine RG. Cow’s-milk allergy and lactose malabsorption in infants with colic. J Pediatr Gastroenterol Nutr 2013; 57(Suppl 1):S25–7.
Barr RG. Colic and crying syndromes in infants. Pediatrics 1998;102(5 suppl E):1283
Poole SR. The infant with acute, unexplained, excessive crying. Pediatrics 1991;88:452
Indrio F, Riezzo G, Di Mauro A, et al. Microbiota involvement in the gut–brain axis. J Pediatr Gastroenterol Nutr 2013; 57(Suppl 1): S11–5.
Harb T, Matsuyama M, David M, and HillInfant RJ. Colic—What works: A Systematic Review of Interventions for Breast-fed Infants. J Ped Gastroenterol Nutr. 2016; 62: 668–686




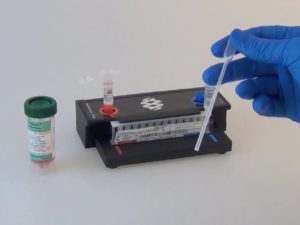
 Es una maravilla. GastroLab lo tiene. Es simplemente genial. Tecnología de punta ingeniosamente simplificada para hacer el diagnóstico etiológico, rápido e integral, de infecciones del sistema nervioso central, gastrointestinales, respiratorias y de la sangre. Obtienes la muestra, sacas la bolsa FilmArray® de su envase sellado al vacío. Colocas la bolsa en la estación de carga de bolsas. En el extremo azul de la bolsa cargas la solución hidratante para rehidratar los reactivos liofilizados que están en el accesorio de la bolsa. Sacas el vial de inyección de muestra, le agregas una solución buffer y enseguida una pequeña alícuota de la muestra. Cargas la solución buffer con la muestra en el extremo rojo de la bolsa. Insertas la bolsa en una ranura del equipo que hace el PCR (reacción en cadena de la polimerasa). Escaneas el código de barras de la bolsa para cargar los datos del paciente. Le das START al equipo y voilà.
Es una maravilla. GastroLab lo tiene. Es simplemente genial. Tecnología de punta ingeniosamente simplificada para hacer el diagnóstico etiológico, rápido e integral, de infecciones del sistema nervioso central, gastrointestinales, respiratorias y de la sangre. Obtienes la muestra, sacas la bolsa FilmArray® de su envase sellado al vacío. Colocas la bolsa en la estación de carga de bolsas. En el extremo azul de la bolsa cargas la solución hidratante para rehidratar los reactivos liofilizados que están en el accesorio de la bolsa. Sacas el vial de inyección de muestra, le agregas una solución buffer y enseguida una pequeña alícuota de la muestra. Cargas la solución buffer con la muestra en el extremo rojo de la bolsa. Insertas la bolsa en una ranura del equipo que hace el PCR (reacción en cadena de la polimerasa). Escaneas el código de barras de la bolsa para cargar los datos del paciente. Le das START al equipo y voilà.